近年、日本でもマダニ媒介感染症が急速に認知されるようになってきました。たとえば、重症熱性血小板減少症候群(SFTS)は、2011年にウィルスが特定された病気ですが、今年1月に、日本国内で初めて患者が確認された後、これまでに患者三十九人見つかり、そのうち十六人が死亡しています。現在、マダニがこのウイルス(SFTSウイルス)を持っているかどうかが実地調査されており、どうやら関西以南だけでなく、中部地方にまで広がっているようです。今後調査が進めば、関東、東北、北海道にまで広がっていることが判明する可能性もあります。何しろマダニは日本各地にいるのですから……。
マダニが媒介する病気はこれだけではありません。たとえば、1994年に初めて報告された、ヒト顆粒球アナプラズマ症は、高熱と血小板減少を起こすのが特徴で、日本でも、マダニから原因ウイルス(Anaplasma phagicytoghillum)が検出されています。
その他にも、ポワサン脳炎というダニが媒介する脳炎は、ポワサン・ウィルスによる感染症で、致死率の高い病気です。近年、このウィルスも日本に定着していることが示されました。
やはりマダニが媒介する、ボレリア菌の一種(Borrelia miyamotoi)は、1995年に発見された細菌で、しばらく病原性がわかっていませんでしたが、2011年になって、髄膜炎などの重い症状を引き起こすことがわかりました。これまで日本では、このボレリア菌による感染症の患者は見つかっていませんが、媒介するマダニは北海道や本州中部に生息するIxodes persulcatus(シュルツェマダニ)なので、単に患者が特定されていないだけ、という可能性もありそうです。
マダニ感染症にバベシア症というのがあります。日本で犬のバベシア症しか見つかっておらず、この犬タイプのバベシア原虫は人に感染しないのですが、他のタイプのバベシア原虫が人に感染すると、発熱、頭痛、筋肉痛、貧血などが起こります。
いずれのマダニ感染症も、今のところ対症療法しかなさそうです。
要するに、マダニが媒介する感染症は「新興感染症」で、原因となる病原体が発見されたのも最近なら、患者がいるのかいないのかもよくわからず(原因不明の症状とマダニとの関係が、これまでわかっていなかった)、ましてや治療法も確立していないわけです。
前置きが長くなりましたが、『ニューヨーカー』の7月1日号に、そのマダニ媒介感染症の中でも「ライム病」と呼ばれるものをめぐって、近年アメリカでちょっとした騒動が起こっているという記事がありました。ライム病は、マダニ媒介感染症の中では比較的歴史が長く、患者数が多いことも、騒ぎを大きくしている一因なのかもしれません。
しかし、おそらくライム病にかかわる最大の問題は、米国感染症学会が作成している診断と治療のガイドラインが、現実に即していないことのようです。そのせいで、国民のあいだに、不安と不信、感情的対立が起こり、ライム病活動家が生まれ、さまざまな陰謀論を呼び込み(政府機関がこの病気を作って広げているetc)、政府も医者もあてにならないということで、サプリメントや食事療法、電磁波療法といった代替医療の広がりにもつながっているようなのです。
ライム病は、マダニ(詳しくは、シカダニIxodes scapularis、クロアシマダニblack-legged tickとも言われるマダニ)が媒介する、ボレリア菌の一種(ボレリア・ブルグドルフエリBorrelia burgdorferi、ライム病スピロヘータとも言われる)によって引き起こされる病気です。この病気が特定されたのは1977年、場所はコネティカット州ライム市だったため、ライム病と命名されました。それまではリウマチの一種と見られていたようです。その後1982年になって、NIHの昆虫学者ウィリー・バーグドルファーが原因菌を特定し、発見者の名前にちなんで、病原菌にブルグドルフェリという名前が与えられました。このように、ライム病にはざっくり35年の歴史があるわけで、マダニ感染症の中では、歴史の長い病気ということになります。
米国疾病管理予防センターの統計によれば、2009年には、アメリカで三万八千件のライム病感染が報告され、1991年から、十八年間でざっと三倍に膨れ上がっているそうです。しかし、おそらく実際の感染者数は五倍から十倍以上と見られています。つまり、多いほうの数値をとると、四十万人に近い感染者がいるかもしれないということです。
ライム病の感染地域も広がっています。もともとはニューイングランド諸州やニューヨーク州の風土病のような感じだったのが、今ではフロリダあたりまで患者が見つかっています。
さて、ライム病の病原菌や、マダニが媒介することなどに関するこうした情報ははっきりしているのですが、ここから先の話になると、あらゆることが混乱しています。
まず、米国感染症学会が作成している、診断と治療のためのガイドラインによれば、ライム病は命に関わるものではなく、インフルエンザによく似た初期症状が現れ、マダニに噛まれたところに遊走性紅班(写真参照)がゆっくりと広がるが、かならずしも全員にこれが現れるわけではない。治療しないと病原菌は、筋肉、間接、心臓、脳へと広がっていく。数週間の抗生物質投与で病原菌は消滅し、再発はまれである。
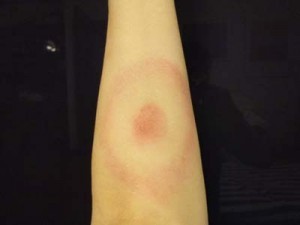
(写真は私の腕です。口紅でそれっぽく描いてみました。あらら、ちょっとラメ入ってますね^^;)
ということになります。そうだとすれば、ライム病は、命に関わることもなく、診断も治療も簡単だし、すぐに治る病気のように見えます。治療しないうちに治っている人も多いだろう、という見方もあるようです。
ところが現実はそれほど簡単ではありません。たとえば、『ニューヨーカー』誌の記事は、次のようなエピソードで始まっていました。
2002年のこと、ニューヨーク州サラトガスプリングス(長年ライム病が蔓延している地域)に住む、十二歳の少女ケイリー・アハーンが、自宅でシャワーを浴びていたとき、肩にマダニがくっついていることに気がつきました。ケイリーはライム病のことを知っていたので、慌ててマダニを手で払おうとしましたが(注意!これをやってはいけません!後述)うまくいかず、パニックを起こして叫び出しました。それを聞きつけた母親のホリー・アハーン(たまたま生物学者)が駆けつけ、マダニを除去すると、娘を連れ、マダニを持って病院に向かいました。
当時ホリーは、生物学者とはいえ、ライム病の治療のことはあまり知らず、たぶん抗生物質を処方されるんだろうな、くらいに思っていたそうです。ところが医者は、「赤い目玉斑が出て、風邪のような症状が出たら、もう一度娘さんを連れてきてください」と言ってそのままケイリーを帰宅させたのです。
ケイリーは非常に丈夫な少女で、中学高校と、全米レベルの水泳選手として活躍することになります。体力があったためか、これといった症状がないまま、大学に進みます。しかし、大学の一年生の終わり頃になって、不安、抑うつ、不眠、焼け付くような頭痛、火に焼かれるような筋肉痛、頭が濃い霧に覆われるような感じなど、さまざまな症状が襲ってきたのです。病院で検査したところ、ライム病との診断が下りました。ケイリーは、ともかくも原因がわかってよかったと、そのときはほっとしたそうです。
診断がついたので、三週間にわたって抗生物質が投与されました。が、症状は良くなるどころか悪くなる一方で、最終的には十ヶ月近く治療を続けることになりました。しかし、それだけ治療を続けても症状が良くなったわけではなく、しかも三週間以上抗生物質を投与しても効果があるというエビデンスがないため(そういう臨床実験がいくつか行われていて、効果が認められていないのです)、保険会社はライム病に対する延長治療の費用をカバーしません。アハーン一家は、この治療のためにかなりの経済的負担を強いられることになりました。
ケイリーはのたうちまわるような苦しみを味わい、大学も退学してしまいます。なんでもいいから、この苦しみをどうにかして……という気持ちで、ケイリーはライム病経験者や活動家から情報を得て、あれやこれやの代替医療を試してみました。そうこうするうちに、なにがどう効いたのか、あるいは単純にケイリーの体力が勝利したのかどうかもわかりませんが、症状は改善に向かい、大学にも復学することができました。今もときどき、激しい頭痛や筋肉痛の発作はあるものの、この春、ケイリーはめでたく大学を卒業することができたそうです。
ケイリーのようなケースは珍しくなく、アメリカでは現在、二つの陣営に分かれてライム病論争が起こっています。一方の陣営は、もちろん、医療当局やガイドラインに従う医師たち。他方の陣営は、当局も医者たちも、この病気のことをまるでわかっていないと考える患者や、ライム病活動家、政治家、「ライム通」の医師たちからなります。
たとえば、ライム病団体の一つである「ライム・アクション・ネットワーク」は、 『ライムかもしれない』と題するパンフレットを作り、「頭痛、関節痛、肩こり、胸部痛、膀胱炎、皮膚の過敏、発熱、体重の減少、発汗、悪寒、疲労感、視野のぼやけ、心音に雑音が混じる、睡眠障害、集中力の低下、頭がふらふらする、気分が激しく変化する…… 」といった症状を挙げて、「こうした症状を抱えたあなたは、ライム病かもしれません」と呼びかけています。ライム病団体は、こうした症状を示す慢性化したライム病、「慢性ライム病」というものが存在すると主張しているのです(それに対して、ガイドライン派は、慢性ライム病というものの存在を認めません)。
このようなパンフレットや、ライム病の恐ろしさを訴えるドキュメンタリー番組(タイトルは「私たちの皮膚の下で……語られない物語」)を見たりすれば、自分の不調はライム病かもしれないと思い、「あなたはライム病です」と言ってくれるライム通の医者に巡り会うまで、医者から医者へと渡り歩く病院ジプシーが出てくるのも不思議はないでしょう。
そうはいっても、病原体を検出すれば、少なくとも診断はつくのでは? と思うかもしません。ところが、それがあまりうまくいっていないのです。
まず、血液検査で抗体反応から診断するには数週間以上かかり、それだけ時間をかけても結果は不安定らしいのです(感染していない人が陽性になることも、その逆もある)。PCRで病原菌のDNA断片をダイレクトに捕まえる方法もありますが、この方法は汚染に弱いことで知られています。つまり、感染していない人が陽性と出てしまうわけです。
ライム病は命に関わる病気ではありませんが、ライム病の抗生物質治療はそうではありません。抗生物質投与により凝血が起こり、亡くなった人もいるのです。したがって、感染してもいない人が陽性と判断され、抗生物質をガンガン投与されるという事態は避けたいところです。その観点からすれば、三週間以上抗生物質による治療はしない、というガイドラインにも一理あると思えます。
それに加えて、抗生物質が本当に効くのか、というところからして問題です。研究者のあいだでは、抗生物質で当面の症状を抑えることができたとしても、それで治ることは稀だという見方が広がっています。というのは、スピロヘータは血中に長く滞在するわけではなく、軟骨付近やその他、抗生物質が届きにくいところに潜り込んでやり過ごすらしいのです。
実際、治療が済んだ(したがってスピロヘータはいないはずの)感染者に、無菌で育てて病原菌を持たないはずのマダニを吸血させると、マダニがライム病スピロヘータのキャリアになってしまう(つまりは、治療後の感染者がキャリアであった)ケースがあることも確かめられています。
要するに、診断法も不安定なら、病原体の体内での振る舞いもわからず、治療法もわからないというわけです。さらに言えば、マダニが媒介する病気はライム病だけではありません。最近では、アメリカでもライム病とバベシア症と同時感染しているケースが多いことがわかってきたようです。また、本稿の元のところで紹介したように、はるかに危険性の高いマダニ媒介感染症もあります。研究者の中には、ライム病にばかり目を向けていていいのか?と声をあげる人もいます。
陰謀論まであることも含めて、驚くほどに混迷しているライム病論争ですが、しかし、やるべきことはわかっているとも言えます。マダニの生態、病原体の生態、病気の性質、治療法といったさまざまな局面を、一つ一つ、科学的に明らかにしていくしかないのでしょう。気が遠くなるような話だと思われるかもしれませんが、結局は、それしかないんだと思います。
その観点から見て、『ニューヨーカー』の記事の最後に、ちょっと嬉しい知らせがありました。ケイリーさん、ライム病の研究者になるんだそうです。大学の卒業論文はマダニの生態に関するものだそうで、最近、アメリカ実験生物学学会でその仕事を発表したそうです。
ニューヨーカーのレポーターに、「あなたがマダニの研究をすることを、ご両親は心配しませんでしたか?」と尋ねられて、ケイリーさん、こう答えていました。
「それはもう、猛烈に心配しましたよ。でも、私がやらなくて、誰がやるんです? 」
ケイリーさん、えらい! がんばって!
最後に、マダニに関する情報を少々。まず、日本ではあまり意識されていないようですが、マダニは、ハウスダストになったりする小さなダニとはかなり性質が違います。英語では、大型で吸血するダニをtick、それ以外をmiteといって区別し、家畜に集って吸血する前者は大いに嫌われています。マダニ媒介感染症も、tick-borne diseaseといいます。
マダニは、人間やその他の動物にくっつくと、まず消炎効果や抗ヒスタミン効果のある物質を注入して、吸血される動物が痛みを感じにくくなるようにします。このため、ダニがくっついたことに気がつかないことが多いようです。マダニはその後、セメント状の物質を出して、吸血する動物に自分の体をがっちり固定します。それから、おもむろに口器を動物の皮膚にねじ込み、吸血を始めます。吸血には一週間以上かかり、お腹がいっぱいになると離れます。
 これにより、二ミリ程度のゴマ粒のようなマダニが、血を吸って膨れ上がります。体重は百倍ぐらいに増えるそうです。この写真は、黒ゴマと小豆です(^^ゞ。サイズ的には、小豆よりも黒豆の方が現実のマダニに近いのかもしれませんが、だいたい感じは出ていると思います。
これにより、二ミリ程度のゴマ粒のようなマダニが、血を吸って膨れ上がります。体重は百倍ぐらいに増えるそうです。この写真は、黒ゴマと小豆です(^^ゞ。サイズ的には、小豆よりも黒豆の方が現実のマダニに近いのかもしれませんが、だいたい感じは出ていると思います。
ライム病スピロヘータが動物に注入されるまでには(マダニが媒介する他の病原体はどうなのか、よくわかりませんが)、最低でも三十六時間がかかると言われ、それよりも早くマダニを除去すれば、感染の可能性は劇的に小さくなるそうです。ただし、マダニを乱暴に扱って潰したりすると、病原体が機械的に注入されてしまうので、すぐに病院に駆け込むのが理想的です。12歳のケイリーさんのように、あわててたたき落とそうとかしてはいけません。
登山中とかで、すぐに病院に駆け込むことができない場合は、ピンセットなどでできるだけ皮膚に近いところをつまみ、ゆっくりとまっすぐ上に引き抜くのが良いそうです。マダニ媒介感染症が見つかっている地域では、草原に寝転がってのんびりしたりするのも、残念ながら危険ですね。
ええと、話が長くなるので省略しようと思ったのですが、もしや興味をもたれる方もいるかもしれませんから、やっぱり、エコロジカルな面についても、同記事から少しご紹介したいと思います。ライム病に関しては(原理的には、他のマダニ感染症も同じではないかと思うのですが)、森林が伐採されて農地などが作られ、その後、その地域が打ち捨てられて、森がふたたび広がってきたときがヤバイそうです。というのは、生態系が破壊され、動物が減少した場合に、主にマダニの宿主になるシロアシマウスなどが(競合する動物がいなくなったおかげで)平然と増えるからです。そして森が戻ってきたときに、マウスもまたマダニや病原体とともに、どどっと戻ってくるわけです。
アメリカでは、ライム病はシカと結びつけて考えられることが多いらしいのですが、マダニが寄生するのはシカだけでなく、むしろマウスの方が問題かもしれないそうです。
なぜアメリカ北東部にライム病が多いかというと、もともとヨーロッパから植民者がやって来るまでは、ニューイングランド諸州とニューヨーク州の九十%は森林だったそうです。ところが十九世紀までに、この地域の森林は半分にまで減少してしまいます。植民者たちががんばって開墾したわけですが、それでもこの地域の土地は痩せているせいで、人々は苦しい生活を強いられました。やがてエリー運河が開かれ、エリー湖の南に広がるオハイオ渓谷に人々がどどっと移動すると、北東部の農場は打ち捨てられ、森がふたたび広がって、シロアシマウスが舞い戻ってきた……という経緯があったようです。
ライム病とエコロジーの関係については、次の本がコンパクトでよくまとまっているそうです。著者のオストフェルドさんは、カリフォルニアで学位を取得後、東部の研究所に移りました。で、東部に来てまもなく、森に罠をかけて数千匹のシロアシマウスを捕獲してみたそうなんです。そしたら、そのマウスの耳にマダニの幼虫や若虫がびっしりどついていて、ぎょえーー……という経験をしたとか。オストフェルドさんは、それ以来ずっと、ライム病の研究をしているそうです。

Lyme Disease: The Ecology of a Complex System
- 作者: Richard S. Ostfeld, undefined, Richard S.
-
出版社: Oxford Univ Pr on Demand; 1版
-
発売日: 2010/11/10
ライム病にもオルタナティブ(代替の)治療法がいろいろ広がっているということを述べましたが、そもそも代替医療って何?という方は、まずはこの一冊を、どうぞ!

![The New Yorker [US] July 1 2013 (単号) The New Yorker [US] July 1 2013 (単号)](https://images-fe.ssl-images-amazon.com/images/I/51ojZi7NcDL.jpg)



